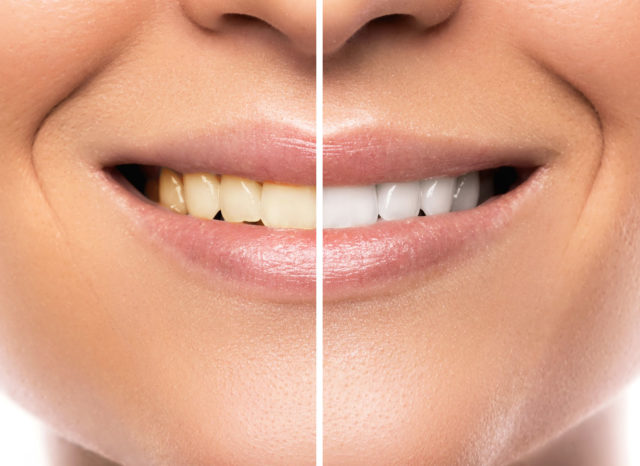
Voglio dirti subito una cosa che ripeto spesso ai pazienti che si rivolgono al nostro studio con questa preoccupazione: avere i denti gialli non significa essere sporchi, né essere “trascurati”. Spesso non è nemmeno colpa tua. Il colore dei denti dipende da fattori che nella maggior parte dei casi non hai scelto — la genetica, lo spessore dello smalto, l’età, certi farmaci assunti da bambino — e da abitudini che possiamo modificare insieme con un percorso ragionato. Quello che è importante, prima di tutto, è capire perché stanno cambiando colore: è da quella diagnosi che dipende quale rimedio ha senso e quale rischia di farti più male che bene.
In questo articolo, insieme al Dott. Giuseppe Genzano, Medico Chirurgo, Odontoiatra e specialista in implantologia e ortodonzia digitale presso la Clinica Ireos Dental di Firenze, percorreremo con calma tutto ciò che dovresti sapere sui rimedi denti gialli: capiremo da cosa dipende davvero il colore della tua dentatura, distingueremo le cause superficiali da quelle più profonde, valuteremo onestamente cosa funziona dei rimedi naturali e cosa rischia di rovinare lo smalto, vedremo nel dettaglio come funziona lo sbiancamento professionale moderno, parleremo di costi e durata reale del risultato, e affronteremo le domande più ricorrenti — comprese quelle che spesso non si ha il coraggio di fare al dentista.
Da cosa dipende il colore dei denti (e perché non sono mai bianchi come in TV)
Prima ancora di parlare di rimedi, c’è una verità che deve essere chiara: il colore naturale dei denti non è il bianco brillante delle pubblicità. Quel sorriso “Hollywood Smile” che vediamo nei film o sui social non è quasi mai naturale: nella stragrande maggioranza dei casi è ottenuto con faccette estetiche o con sbiancamenti molto spinti. Il colore fisiologico di un dente sano oscilla in realtà tra l’avorio e il bianco-crema, con sfumature che possono tendere al giallo, al grigio o al rosato in base alla genetica individuale. Se i tuoi denti tendono naturalmente al giallognolo, non è un difetto — è una caratteristica costituzionale, esattamente come il colore della pelle o dei capelli.
Smalto e dentina: cosa influenza la tonalità reale
Ogni dente è composto da due strati visibili. Lo smalto, lo strato più esterno, è il tessuto più duro del corpo umano: è traslucido, leggermente azzurrognolo e lascia trasparire ciò che c’è sotto. La dentina, lo strato sottostante, ha invece una tonalità naturalmente giallognola. Il colore complessivo che vedi dipende quindi da due fattori: lo spessore dello smalto e il colore della dentina. Con il passare degli anni lo smalto si assottiglia fisiologicamente, e questo lascia trasparire sempre di più il giallo della dentina sottostante. È il motivo principale per cui i denti tendono a “ingiallire con l’età” anche in persone che non hanno mai fumato e si lavano i denti tre volte al giorno.
Macchie estrinseche e intrinseche: la differenza che cambia tutto
Questa è la distinzione clinica che cambia completamente l’approccio terapeutico, e che molti articoli divulgativi trascurano. Le pigmentazioni dei denti si dividono in due grandi famiglie:
- Macchie estrinseche (superficiali): depositate sulla superficie dello smalto da agenti esterni come caffè, tè, vino, fumo, alcuni colluttori. Sono reversibili con una pulizia professionale e/o uno sbiancamento.
- Macchie intrinseche (profonde): incorporate nella struttura del dente, spesso durante lo sviluppo dello stesso (farmaci come le tetracicline, fluorosi, traumi, cause genetiche). Rispondono parzialmente allo sbiancamento e nei casi più resistenti richiedono soluzioni come faccette estetiche.
Capire da quale tipo di macchia dipende il tuo ingiallimento è il primo passo per evitare trattamenti inutili o, peggio, dannosi. Ed è esattamente la prima cosa che valuto in studio durante una visita.
Cause dei denti gialli: cosa li sta facendo ingiallire davvero
L’ingiallimento dei denti ha cause molteplici, spesso combinate tra loro. Identificarle non è solo un esercizio diagnostico: è ciò che permette di scegliere il rimedio giusto e — soprattutto — di evitare che il problema si ripresenti subito dopo il trattamento. Vediamole insieme.
Alimenti e bevande pigmentanti
I pigmenti contenuti in alcuni alimenti aderiscono allo smalto e, nel tempo, si fissano in profondità raggiungendo la dentina. I principali “responsabili” sono caffè, tè (soprattutto nero), vino rosso, cioccolato, liquirizia, caramello, salsa di soia, curry, frutti di bosco e bibite gassate scure. Anche alcune bevande acide, come il vino bianco e gli agrumi, contribuiscono indirettamente erodendo lo smalto e rendendo la superficie più ruvida e vulnerabile alla pigmentazione.
Fumo, sigaretta elettronica e tabacco da masticare
Il fumo di sigaretta è una delle cause più aggressive di ingiallimento dei denti: il catrame e la nicotina si depositano sullo smalto creando una patina giallo-marrone particolarmente tenace. Contrariamente a quanto si crede, anche le sigarette elettroniche e i dispositivi a tabacco riscaldato producono macchie, perché veicolano comunque la nicotina, principale responsabile dell’ingiallimento. Il tabacco da masticare è particolarmente dannoso, perché agisce per contatto diretto e prolungato.
Placca, tartaro e carie: quando l’igiene è il problema
Una igiene orale insufficiente favorisce il deposito di placca batterica e di tartaro, che oltre a essere antiestetici tendono ad assorbire pigmenti diventando di colore giallo-marroncino. Anche le carie possono manifestarsi inizialmente come piccole macchie gialle sulla superficie del dente — per riconoscerle ho dedicato una guida dettagliata su come capire se un dente è cariato e una specifica sulla differenza tra carie e macchie sui denti. È fondamentale distinguere una macchia “estetica” da una macchia “patologica”: la prima si tratta con uno sbiancamento, la seconda richiede un’otturazione.
Farmaci: tetracicline, fluorosi e altri responsabili nascosti
Alcuni farmaci possono causare discromie permanenti, soprattutto se assunti durante lo sviluppo dei denti (gravidanza, infanzia fino agli 8 anni). I principali sono:
- Tetracicline (e in particolare la minociclina): provocano macchie permanenti che vanno dal giallo-marrone al grigio-azzurro al nero.
- Eccesso di fluoro (fluorosi dentale): macchie bianche gessose, marroni o nere a seconda della gravità.
- Ciprofloxacina: può dare luogo a colorazioni verdognole.
- Colluttori a base di clorexidina: usati a lungo termine producono macchie marroni reversibili.
- Antistaminici, antipertensivi e alcuni psicofarmaci: possono ridurre la salivazione e indirettamente favorire la pigmentazione.
Età, traumi e cause genetiche
Con il passare degli anni lo smalto si assottiglia naturalmente e la dentina sottostante diventa più visibile: per questo i denti tendono a scurirsi anche in persone con un’igiene impeccabile. I traumi dentali (un colpo, una caduta) possono provocare la “morte” della polpa dentale e il dente colpito può diventare grigio o giallo scuro nel giro di mesi o anni. Esistono inoltre condizioni genetiche come l’amelogenesi imperfetta e la dentinogenesi imperfetta, che alterano la formazione di smalto e dentina rendendoli naturalmente più scuri.
Macchie bianche, nere, grigie, verdi: cosa significano
Il colore della macchia ti dà spesso un’indicazione importante della causa. Le macchie bianche gessose indicano una demineralizzazione dello smalto, spesso il primo segno di una carie iniziale o di una fluorosi. Le macchie nere sono tipicamente carie in stadio avanzato o residui di vecchie otturazioni in amalgama. Le macchie grigio-azzurre spesso rivelano l’assunzione cronica di tetracicline. Le macchie verdastre, marroni o arancioni possono indicare un’esposizione professionale a metalli (ferro, rame, nichel, piombo). Per questo è fondamentale che il dentista, durante la visita, raccolga con calma la tua storia clinica, lavorativa e farmacologica: il colore racconta sempre qualcosa.
Rimedi denti gialli: cosa funziona, cosa è inutile, cosa è pericoloso
Arriviamo al cuore della questione. Quando si parla di rimedi per i denti gialli, internet pullula di suggerimenti — alcuni innocui ma inefficaci, altri francamente pericolosi. Procediamo con ordine e onestà.
Rimedi naturali (bicarbonato, limone, salvia): la verità onesta
Nella mia pratica clinica vedo regolarmente pazienti con smalto consumato proprio a causa dell’uso prolungato di “rimedi della nonna”. Voglio essere chiaro: i rimedi naturali qualcosa fanno, ma il prezzo che si paga è spesso più alto del beneficio.
- Bicarbonato di sodio: è abrasivo. Può rimuovere alcune macchie superficiali, ma se usato regolarmente o con pressione consuma lo smalto, esponendo la dentina giallognola sottostante. Risultato paradossale: più lo usi per sbiancare, più i denti diventano gialli. Inoltre può causare ipersensibilità dentale e sanguinamento gengivale.
- Succo di limone: è aggressivo a causa dell’elevata acidità. Il pH del limone (circa 2) è sufficiente a demineralizzare lo smalto in pochi minuti. Sconsigliato come rimedio quotidiano — al massimo, un uso molto sporadico in pazienti con smalto sano.
- Salvia: la foglia fresca strofinata sui denti ha un blando effetto di rimozione delle pigmentazioni superficiali, ma non ha alcun effetto realmente sbiancante. È relativamente sicura.
- Acido malico (fragole, mele): una blanda azione c’è, soprattutto nella prevenzione, ma non aspettarti miracoli sbiancanti.
- Aceto di mele: come il limone, troppo acido. Da evitare.
- Carbone attivo: di moda sui social, è di fatto un abrasivo mascherato. Stessi rischi del bicarbonato.
- Oil pulling con olio di cocco: ha un blando effetto antibatterico ma nessuna evidenza scientifica forte sull’effetto sbiancante.
Il messaggio è semplice: non esiste un rimedio naturale che sbianchi davvero i denti senza danneggiarli. La sola cosa che la natura ti offre seriamente è la prevenzione: una dieta equilibrata, l’eliminazione del fumo, una tecnica corretta di spazzolamento.
Dentifrici e penne sbiancanti da banco: cosa aspettarsi
I prodotti sbiancanti da banco contengono per legge concentrazioni molto basse di perossido di idrogeno: la Direttiva Europea 2011/84/UE limita l’uso libero al 0,1%, mentre concentrazioni tra 0,1% e 6% possono essere fornite solo dietro prima visita di un odontoiatra. Per questo motivo, dentifrici e penne sbiancanti da banco hanno un effetto reale ma limitato alle macchie superficiali e funzionano principalmente in mantenimento, dopo uno sbiancamento professionale. Possono essere utili, ma non aspettarti miracoli — e se contengono sostanze abrasive aggressive, usali solo 2-3 volte a settimana per non logorare lo smalto.
Pulizia professionale: il primo gradino sempre necessario
Prima di parlare di sbiancamento vero e proprio, c’è un passaggio quasi sempre indispensabile: la seduta di igiene professionale. Durante l’ablazione del tartaro con strumentazione ultrasonica, e con la successiva applicazione di airflow (aria + polveri smacchianti) e polish, vengono rimosse placca, tartaro e gran parte delle pigmentazioni superficiali. Molti pazienti che arrivano in studio convinti di avere bisogno di uno sbiancamento si accorgono, dopo questa seduta, che il loro colore naturale era semplicemente “nascosto” sotto pigmentazioni superficiali. Una pulizia professionale ogni 6-12 mesi (più frequente per fumatori e bevitori abituali di caffè o tè) è il rimedio più sottovalutato e più efficace. Per approfondire come funziona la rimozione del tartaro, ho dedicato un articolo a parte sul come rimuovere il tartaro.
Sbiancamento professionale in studio: bleaching, laser, LED
Quando le pigmentazioni sono profonde o si vuole un risultato più marcato del semplice “colore naturale”, entriamo nel territorio dello sbiancamento chimico vero e proprio. Voglio essere chiaro su un punto tecnico importante: il principio attivo è il PEROSSIDO DI IDROGENO (H₂O₂) o il PEROSSIDO DI CARBAMMIDE (CH₆N₂O₃), non il “perossido di azoto” che a volte si legge erroneamente in alcuni articoli. Il perossido di idrogeno rilascia ossigeno che penetra nello smalto e ossida i pigmenti responsabili della discromia, schiarendo il colore senza rimuovere lo smalto.
In ambito clinico, il dentista può eseguire diverse procedure:
- Bleaching professionale: applicazione di un gel a base di perossido di idrogeno al 35-38% direttamente sui denti, con protezione delle gengive tramite diga liquida. Una seduta dura 45-60 minuti e può schiarire i denti di 4-8 toni della scala VITA.
- Sbiancamento con lampada LED o laser: il gel viene “attivato” da una sorgente luminosa che accelera la liberazione di ossigeno. La differenza pratica con il bleaching standard è soprattutto nella rapidità.
- Sbiancamento interno (di denti devitalizzati): per quei casi in cui un dente è scurito a causa di una vecchia devitalizzazione, si applica un gel sbiancante all’interno del dente per qualche giorno. È un trattamento molto specifico ma estremamente efficace.
Per un quadro completo del trattamento e delle sue applicazioni, ho preparato una pagina dedicata allo sbiancamento dentale professionale.
Sbiancamento domiciliare con mascherine personalizzate
Una soluzione spesso ottimale, soprattutto per chi vuole un risultato graduale e ha tempo, è lo sbiancamento domiciliare prescritto dal dentista. Si realizzano mascherine in silicone morbido personalizzate sull’impronta dei tuoi denti, da indossare a casa per qualche ora al giorno (o di notte) con un gel a base di perossido di carbammide al 10-16%. Il trattamento dura 2-4 settimane, ha risultati eccellenti e — fattore importante — provoca meno sensibilità dentale rispetto allo sbiancamento in studio ad alta concentrazione. Lo prescriviamo spesso ai pazienti che desiderano un risultato naturale e duraturo.
Quanto dura lo sbiancamento e come mantenere il risultato
Sii realistico nelle aspettative: nessuno sbiancamento è eterno. La durata media del risultato è di 12-24 mesi, ma può variare significativamente in base allo stile di vita. I tre fattori che fanno la differenza tra un risultato di 8 mesi e uno di 3 anni sono:
- Il consumo di alimenti e bevande pigmentanti: caffè, tè, vino rosso, cioccolato. Non è necessario eliminarli, ma ridurli e sciacquare la bocca con acqua subito dopo aiuta tantissimo.
- Il fumo: chi continua a fumare vedrà i denti ringiallire in pochi mesi. È un dato di fatto, non un giudizio.
- L’igiene professionale di mantenimento: una pulizia ogni 6 mesi e l’eventuale ritocco di mantenimento con mascherine domiciliari ogni 12-18 mesi mantengono il risultato a lungo.
Il costo dello sbiancamento dei denti in Italia varia indicativamente tra i 200 e i 500 euro per uno sbiancamento standard in poltrona, e tra i 250 e i 450 euro per il kit domiciliare con mascherine personalizzate. Il prezzo dipende dalla complessità del caso, dalla tecnologia utilizzata e dall’eventuale necessità di una pulizia preliminare.
Quando NON fare lo sbiancamento: controindicazioni da conoscere
Lo sbiancamento è un trattamento sicuro quando eseguito da un professionista, ma esistono situazioni in cui va rimandato o evitato. È giusto saperlo:
- Gravidanza e allattamento: per principio di precauzione, in assenza di studi sufficienti sulla sicurezza per il feto, lo sbiancamento è sconsigliato.
- Carie attive non trattate: il perossido può penetrare nella polpa dentale provocando dolore intenso. Le carie vanno curate prima.
- Parodontite o gengivite non trattate: gengive infiammate sono più vulnerabili all’azione del gel.
- Età inferiore ai 16 anni: lo smalto è ancora in fase di maturazione e la sensibilità dentale è maggiore.
- Otturazioni, faccette e corone visibili: i materiali sintetici non si schiariscono, e dopo lo sbiancamento potrebbe esserci un disallineamento di colore con i denti naturali. Va pianificato attentamente.
- Ipersensibilità dentale severa: se i tuoi denti sono già molto sensibili al freddo, il trattamento può peggiorare temporaneamente la situazione. Esistono protocolli desensibilizzanti preliminari.
- Smalto molto eroso: nei casi di erosione importante (bruxismo severo, reflusso gastroesofageo cronico), lo sbiancamento può causare sensibilità marcata.
Una visita con il dentista serve esattamente a escludere queste condizioni e a personalizzare il trattamento sulla tua situazione.
Denti gialli nei bambini: quando preoccuparsi (e quando no)
I genitori che mi portano i loro figli in studio per “denti gialli” sono spesso allarmati senza motivo. I denti dei bambini hanno fisiologicamente uno smalto più sottile e una dentina più visibile, e durante la fase di transizione tra dentizione decidua e permanente è normale che i nuovi denti permanenti appaiano “più gialli” rispetto ai denti da latte adiacenti. Questo è dovuto al diverso spessore dello smalto e non è un problema. Il colore tende a stabilizzarsi nei mesi successivi.
Quando invece preoccuparsi? Se compaiono macchie bianche gessose (possibile demineralizzazione iniziale o fluorosi), macchie marroni o grigie (possibile fluorosi più severa, traumi o assunzione di tetracicline durante la gravidanza materna), o se un singolo dente diventa più scuro di tutti gli altri (possibile trauma con pulpite). In tutti questi casi serve una visita pediatrica odontoiatrica. Lo sbiancamento chimico nei bambini sotto i 16 anni è generalmente sconsigliato: si privilegiano la prevenzione, l’igiene professionale e — quando serve — soluzioni conservative.
Quando rivolgersi al dentista
Se i tuoi denti hanno cambiato colore di recente, se una macchia ti preoccupa, se hai notato un singolo dente scurirsi, o semplicemente se vorresti sapere quale strada percorrere per recuperare il colore naturale del tuo sorriso, il consiglio più sincero è uno solo: non perdere tempo con tentativi fai-da-te. Il rischio di rovinare lo smalto è reale, e una volta consumato non si rigenera. Una visita di valutazione richiede meno di un’ora e ti restituisce un quadro chiaro: capire se hai bisogno di una pulizia professionale, di uno sbiancamento o, in alcuni casi, di un trattamento conservativo per una causa nascosta.
Voglio chiudere con una considerazione che ripeto spesso ai miei pazienti: non c’è nulla di vanitoso nel desiderare un sorriso più luminoso. Sorridere senza pensarci, ridere a una battuta, lasciarsi fotografare senza calcolare l’angolazione: sono piccole libertà quotidiane che meritiamo tutti, e che la moderna odontoiatria estetica oggi è in grado di restituire in modo sicuro, predicibile e rispettoso dei tessuti naturali.
Per una valutazione personalizzata della tua situazione, alla Clinica Ireos Dental di Firenze il Dott. Giuseppe Genzano e il team odontoiatrico effettuano una visita diagnostica accurata e ti propongono il percorso più adatto al tuo caso, sia che si tratti di una semplice igiene professionale, di uno sbiancamento o di un’analisi più approfondita. Per fissare un appuntamento puoi chiamare il +39 370 36 55 374, scrivere a info@clinicaireos.com o richiedere un preventivo gratuito. Siamo operativi dal lunedì al venerdì dalle 9:00 alle 20:00.
Per approfondire altri aspetti dell’estetica del sorriso, può interessarti la nostra guida su come avere denti bianchi in modo sicuro e duraturo.

Medico Chirurgo e Odontoiatra si è laureato all’università di Firenze. Iscritto all’ordine dei medici di Firenze con iscrizione nr. FI-167 si occupa nella pratica clinica di implantologia e ortodonzia digitale.