Ti sei svegliato una mattina con un dolore strano vicino a un impianto che ti hanno messo anni fa. Forse hai notato la gengiva un po’ arrossata, oppure ti hanno detto, durante un controllo, che “qualcosa non va”. O forse stai semplicemente leggendo questo articolo perché hai paura — paura che l’impianto su cui hai investito tempo, denaro e speranze possa fallire.
È una preoccupazione legittima, e voglio dirti subito una cosa: non sei solo, e non è colpa tua. La rimozione di un impianto dentale, quando si rende necessaria, non è quasi mai sintomo di “fallimento” personale. È un evento clinico che può accadere anche con i migliori materiali, le migliori tecniche e i migliori operatori, perché la bocca è un ambiente complesso e ogni paziente è diverso.
Quello che spaventa di più, lo so per esperienza, non è tanto l’intervento in sé. È l’incertezza: si potrà sostituire? Mi farà male? Avrò ancora abbastanza osso? Quanto costerà tutto questo, di nuovo? E soprattutto: tornerò ad avere un sorriso che mi piace?
In questo articolo, insieme al Dott. Giuseppe Genzano, Dentista e Chirurgo Implantologo della Clinica Ireos Dental di Firenze con oltre 30 anni di esperienza clinica, vediamo:
- Quando rimuovere un impianto dentale è davvero necessario (e quando si può evitare)
- Le cause più frequenti, dalla perimplantite al sovraccarico occlusale
- I segnali d’allarme che non dovresti mai ignorare
- Come si svolge oggi l’intervento di rimozione, con le tecniche atraumatiche più moderne
- Cosa significa sostituire un impianto dentale: tempi, tecniche e costi
- Come ridurre al minimo il rischio che debba ricapitarti
Indice
Quando si rende necessaria la rimozione di un impianto dentale
Partiamo da una buona notizia, supportata dalla letteratura scientifica: gli impianti dentali sono oggi una delle riabilitazioni protesiche più affidabili in odontoiatria. Una meta-analisi pubblicata sul Journal of Dentistry nel 2019, basata su studi prospettici, stima un tasso di sopravvivenza implantare del 96,4% a 10 anni (intervallo di confidenza al 95%: 95,2-97,5%)[1]. Significa che, nella stragrande maggioranza dei casi, un impianto inserito bene e curato bene dura una vita.
La rimozione, però, esiste e va affrontata senza minimizzare. Si tratta di un’operazione delicata che richiede esperienza chirurgica e una pianificazione accurata, perché l’obiettivo non è solo “togliere l’impianto”, ma preservare il più possibile l’osso circostante per poter inserire una protesi nuova.
Per capire quando intervenire, in implantologia distinguiamo due grandi scenari clinici.
Fallimento precoce: cosa può succedere nei primi mesi
Si parla di fallimento precoce quando un impianto, inserito da poche settimane o pochi mesi, non si integra correttamente nell’osso. È un evento più raro di quanto si pensi, ma esiste.
Le cause più frequenti sono:
- Mancata osteointegrazione, ovvero il processo biologico per cui l’osso forma un legame stabile con la superficie dell’impianto. Se durante la guarigione l’impianto subisce micromovimenti eccessivi, al posto del nuovo osso si forma tessuto fibroso (fibrointegrazione), e l’impianto resta mobile.
- Contaminazione batterica nel sito chirurgico, durante o subito dopo l’inserimento.
- Surriscaldamento dell’osso in fase di fresatura, quando l’irrigazione non è sufficiente.
- Carico precoce eccessivo, masticando cibi duri prima del tempo.
Se ti accorgi nei primi mesi che l’impianto si muove, fa male in modo persistente o sanguina, parlane subito con il tuo dentista: nei fallimenti precoci, un intervento tempestivo permette spesso di rimuovere l’impianto in modo molto semplice, perché non si è ancora formato un legame stabile con l’osso.
Fallimento tardivo: le complicanze che arrivano dopo anni
Il fallimento tardivo è più subdolo. Avviene quando un impianto che ha funzionato bene per anni inizia a dare problemi: gengiva che si ritira, dolore al morso, mobilità progressiva. Le cause principali, in questo caso, sono la perimplantite, il sovraccarico occlusale e la frattura dei componenti protesici.
La buona notizia è che molti di questi processi sono prevenibili — e spesso, individuati in tempo, possono essere gestiti senza arrivare alla rimozione.
Il mito del “rigetto”: cosa dice davvero la scienza
Nei pazienti che incontro nel mio studio, una delle paure più diffuse è il “rigetto” dell’impianto. Voglio essere chiaro: il rigetto immunologico, nel senso classico del termine, non esiste per gli impianti dentali. Il titanio (e oggi anche lo zirconio) è un materiale biocompatibile: il corpo non lo riconosce come “estraneo” da combattere, come accade con un trapianto d’organo.
Quando un impianto fallisce, quindi, non è perché il tuo corpo “lo respinge”. È quasi sempre per un problema biologico locale (infezione, perdita d’osso) o biomeccanico (sovraccarico, frattura). Capire questa distinzione è importante perché ti libera da un senso di “incompatibilità personale” che molti pazienti vivono con angoscia ingiustificata.
Le cause più comuni che portano a rimuovere un impianto dentale
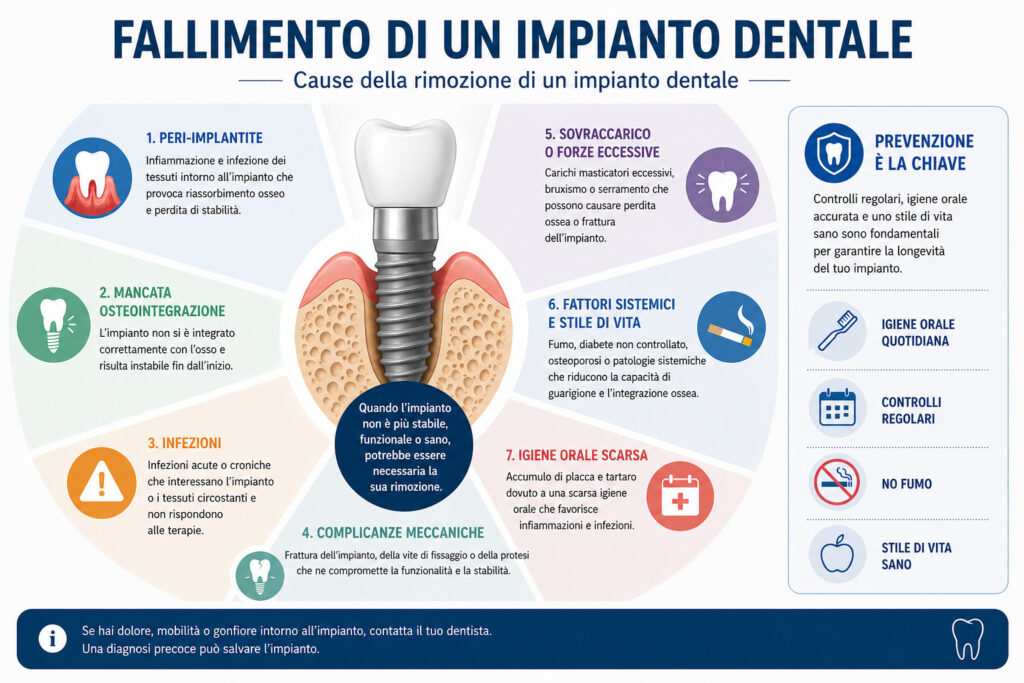
Perimplantite: l’infezione silenziosa che attacca l’osso
La perimplantite è la prima causa di rimozione tardiva di un impianto dentale. Si tratta di un’infezione batterica che attacca l’osso e i tessuti molli intorno all’impianto, esattamente come la parodontite fa con i denti naturali.
I numeri parlano chiaro: una meta-analisi pubblicata su BMC Oral Health nel 2022, basata su 57 studi, stima che la perimplantite colpisca circa il 19,5% dei pazienti portatori di impianti (IC 95%: 12,87-26,19) e il 12,5% degli impianti totali (IC 95%: 11,67-13,39)[2]. Le percentuali variano molto in base ai criteri diagnostici utilizzati, ma il messaggio clinico è chiaro: è una patologia frequente, e per fortuna spesso individuabile in tempo, prima che si arrivi a perdere l’impianto.
Ne abbiamo parlato in modo approfondito nella nostra guida alla perimplantite: se diagnosticata nelle prime fasi (mucosite perimplantare), può essere trattata con sedute di igiene professionale e terapie locali, senza dover toccare l’impianto. Se invece l’infezione ha già raggiunto e distrutto una parte significativa dell’osso, la rimozione diventa spesso l’unica strada per evitare danni maggiori.
Mancata osteointegrazione
Come ti ho accennato, è la causa principale dei fallimenti precoci. L’osso del paziente non riesce a “fondersi” con la superficie dell’impianto. La revisione classica della letteratura sperimentale di Szmukler-Moncler e colleghi, pubblicata sul Journal of Biomedical Materials Research, ha mostrato che esiste una soglia critica di micromovimento, compresa tra 50 e 150 μm, oltre la quale al posto dell’osteointegrazione si forma una capsula fibrosa e l’impianto non si integra[3]. Per questo i protocolli moderni prevedono periodi di guarigione protetti (3-6 mesi) prima di applicare il carico masticatorio.
Frattura dell’impianto o dei suoi componenti
La frattura della vite implantare è un evento raro. La meta-analisi più ampia sull’argomento, pubblicata da Pommer e colleghi nel 2014 su 44.521 impianti, riporta un’incidenza media dell’1,6%, con un range che varia dallo 0,2% al 3,8% nei diversi studi. L’85% delle fratture si verifica nelle zone posteriori (premolari e molari), dove le forze masticatorie sono maggiori, e il 70% nei pazienti maschi[4]. Quando si verifica, dipende quasi sempre da:
- sovraccarico masticatorio cronico (tipico dei bruxisti);
- svitamento ripetuto della vite del moncone, non corretto in tempo;
- impianti di diametro troppo sottile rispetto alle forze occlusali della zona;
- difetti di fusione del materiale (rarissimi con impianti certificati).
Se un componente protesico — come la corona o il moncone — si rompe, non è sempre necessario rimuovere l’impianto. Spesso è sufficiente sostituire solo la parte fratturata.
Mal posizionamento dell’impianto
A volte un impianto è stato inserito con un’angolazione sbagliata, troppo vicino a un nervo (il nervo alveolare inferiore, ad esempio), o in una posizione che rende impossibile costruire una corona esteticamente accettabile. In questi casi, la rimozione può essere consigliata per consentire un riposizionamento corretto. Questo è uno dei motivi per cui ti consiglio sempre di affidarti a un implantologo che pianifichi l’intervento con chirurgia guidata e TAC cone beam preoperatoria.
Sovraccarico occlusale e bruxismo
Se digrigni i denti la notte (bruxismo) o hai un’occlusione squilibrata, l’impianto subisce forze che la natura non aveva previsto. A differenza del dente naturale, che ha un legamento parodontale capace di “ammortizzare” gli urti, l’impianto è rigidamente saldato all’osso: ogni eccesso di carico si trasmette direttamente all’osso circostante, che nel tempo si riassorbe. Per questo, in chi soffre di bruxismo, è quasi sempre indicato un bite notturno protettivo.
Fattori di rischio del paziente: fumo, parodontite, diabete, farmaci
Nella mia pratica clinica, vedo costantemente come alcuni fattori sistemici e abitudini personali aumentino significativamente il rischio di dover rimuovere un impianto. I principali sono:
- Fumo di sigaretta: una recente meta-analisi pubblicata sul Journal of Dentistry nel 2024, condotta su 32 studi e oltre 59.000 impianti, ha mostrato che i fumatori hanno un rischio di fallimento implantare precoce circa 2,5 volte superiore rispetto ai non fumatori (odds ratio 2,59; IC 95%: 2,08-3,23), con un rischio ancora maggiore nell’arcata superiore[5].
- Storia di parodontite: una meta-analisi pubblicata su Clinical Implant Dentistry and Related Research nel 2024 ha confermato, su studi prospettici di coorte, che chi ha avuto parodontite presenta un rischio significativamente aumentato di perimplantite e di perdita dell’impianto, con un odds ratio intorno a 3,6 volte superiore rispetto ai pazienti senza storia parodontale[6].
- Diabete non controllato: l’iperglicemia compromette la guarigione dei tessuti.
- Farmaci bifosfonati e alcuni anti-riassorbitivi (utilizzati per osteoporosi): possono interferire con il rimodellamento osseo.
- Igiene orale insufficiente: senza una corretta igiene degli impianti, il rischio di perimplantite cresce in modo importante.
Conoscere questi fattori non serve a colpevolizzarti, ma a costruire insieme un piano di prevenzione realistico, calibrato sulla tua storia clinica.
I segnali d’allarme: quando devi davvero preoccuparti
Ci sono alcuni segnali che, se compaiono, meritano una visita rapida dal tuo dentista. Non sono per forza sinonimo di “rimozione imminente” — anzi, intervenire presto spesso permette di salvare l’impianto — ma vanno presi sul serio:
- Sanguinamento della gengiva intorno all’impianto durante lo spazzolamento;
- Gonfiore o arrossamento persistente della gengiva;
- Pus o cattivo sapore in bocca, soprattutto al mattino;
- Recessione gengivale che fa apparire la vite metallica visibile;
- Mobilità dell’impianto, anche minima — è il segnale più serio;
- Dolore al morso che prima non c’era;
- Modifica del profilo gengivale o variazioni estetiche del sorriso.
Una regola che ripeto sempre ai miei pazienti: un impianto sano non si sente. Se inizi a “percepirlo”, qualcosa merita di essere controllato.
Come si rimuove un impianto dentale: la procedura passo dopo passo
Voglio raccontarti come funziona davvero oggi, perché molte delle paure sull’intervento derivano da informazioni vecchie di vent’anni. La rimozione di un impianto dentale moderna non ha più nulla a che vedere con le tecniche aggressive del passato.
La diagnosi: visita, radiografie e TAC cone beam
Tutto comincia con una valutazione clinica accurata. Nel mio studio, prima di programmare qualsiasi rimozione, eseguo:
- Anamnesi completa e revisione della tua storia clinica;
- Esame clinico orale con sondaggio perimplantare;
- Radiografie endorali e panoramica;
- TAC cone beam (CBCT), indispensabile per valutare con precisione la quantità di osso residuo, la vicinanza a nervi e seni mascellari, e pianificare la sostituzione.
Solo con questi dati possiamo decidere insieme la strategia migliore: rimuovere e sostituire subito, rimuovere e attendere, oppure tentare prima un trattamento conservativo.
Tecniche atraumatiche moderne: i kit di estrazione implantare
La vera rivoluzione degli ultimi anni è arrivata con i kit di estrazione implantare (Implant Removal Kit). Sono strumenti specifici, prodotti dalle principali case implantari, che si avvitano all’interno dell’impianto e permettono di applicare una forza di svitamento controllata, fino a circa 200 Newton, sufficiente a “scollare” l’impianto dall’osso in modo atraumatico, cioè senza tagliare l’osso intorno.
Il vantaggio per te paziente è enorme: si conserva la gran parte dell’osso, riducendo drasticamente il bisogno di interventi rigenerativi successivi e accorciando i tempi per inserire un nuovo impianto.
Frese cave e piezosurgery: quando servono
Quando l’impianto è particolarmente integrato (ad esempio nella mandibola, dove l’osso è più denso), o quando si è già fratturato sotto il livello osseo, il kit di estrazione da solo non basta. In questi casi utilizziamo:
- Frese cave (trephine) sottilissime, che asportano un anello di osso minimo intorno all’impianto, per ridurre la resistenza allo svitamento;
- Manipoli sonici e Piezosurgery, strumenti a vibrazione ultrasonica che separano l’impianto dall’osso in modo selettivo, vibrando solo il tessuto duro e risparmiando tessuti molli e nervi.
Sono tecnologie che, dieci anni fa, non avevamo a disposizione. Oggi rendono la rimozione molto più sicura e meno traumatica rispetto al passato.
Anestesia, durata e recupero post-operatorio
L’intervento si svolge in anestesia locale, esattamente come l’inserimento di un impianto. La durata varia da 20 minuti (casi semplici, kit di estrazione efficace al primo tentativo) a 60-90 minuti (casi complessi con frese cave e rigenerazione contestuale).
Nel post-operatorio, il decorso è generalmente paragonabile a quello di un’estrazione dentale. È normale che tu possa avere:
- Lieve gonfiore della guancia per 2-3 giorni;
- Dolore controllabile con i comuni analgesici (paracetamolo, ibuprofene);
- Necessità di una dieta morbida per qualche giorno;
- Antibiotico se prescritto.
I punti di sutura, se utilizzati, vengono rimossi dopo 7-10 giorni.
Rimuovere un impianto dentale fa male?
È la domanda che mi sento fare più spesso, e capisco l’ansia che la accompagna. Ti rispondo onestamente: durante l’intervento non sentirai dolore, grazie all’anestesia. Nel post-operatorio, il fastidio è solitamente inferiore rispetto a quello di un’estrazione dentale tradizionale, perché l’impianto non ha legamento parodontale e i tessuti molli vengono trattati in modo molto più conservativo con le tecniche moderne.
Il dolore vero, se posso permettermi, è quello dell’incertezza prima dell’intervento. Una buona comunicazione con il tuo implantologo, che ti spieghi esattamente cosa farà e cosa puoi aspettarti, riduce questo dolore più di qualsiasi farmaco.
Sostituire l’impianto dentale rimosso: tempi e tecniche
Arriviamo a quella che, di solito, è la tua vera domanda: e adesso? Posso rimettere subito un impianto nuovo? La risposta dipende da tre fattori: quanto osso residuo c’è, se c’è infezione attiva, e in quale zona della bocca si trova l’impianto.
Inserimento immediato: quando è possibile
Se la rimozione è stata atraumatica, l’osso residuo è sufficiente in quantità e qualità, e non c’è infezione attiva, è possibile inserire un nuovo impianto nella stessa seduta. Questo approccio è particolarmente utile nei settori estetici (denti anteriori), dove ridurre i tempi senza dente significa preservare l’estetica del sorriso. Spesso si associa anche un impianto provvisorio per permetterti di tornare a casa con un dente, anche se temporaneo.
Quando serve prima la rigenerazione ossea
Quando l’osso residuo è insufficiente (situazione frequente dopo perimplantite avanzata o dopo fratture), serve una fase di rigenerazione ossea prima di poter inserire il nuovo impianto. Si utilizzano materiali biocompatibili (innesti autologhi, eterologhi o sintetici) che, nel giro di 4-9 mesi, ricostruiscono il volume osseo necessario.
So che la prospettiva di “aspettare quasi un anno” può sembrare frustrante, ma in casi di poco osso questa pazienza fa la differenza tra un nuovo impianto destinato a durare e uno destinato a fallire di nuovo.
Come gestire l’attesa: l’impianto provvisorio
Nessuno deve restare con un buco visibile per mesi. A seconda del caso, possiamo proporti:
- una corona provvisoria fissa ancorata ai denti adiacenti (tipo Maryland);
- una protesi mobile parziale discreta;
- in alcuni casi, un impianto provvisorio dedicato.
L’obiettivo è proteggere la zona, mantenere l’estetica e farti vivere serenamente la fase di guarigione.
Quanto costa rimuovere e sostituire un impianto dentale
Parliamo dell’aspetto economico con trasparenza, perché so che è una preoccupazione reale. I costi variano molto in base alla complessità del caso, ma a titolo orientativo in Italia:
- Rimozione di un impianto (sola): da circa 200 € a 500-600 € per impianto, a seconda della tecnica necessaria.
- Rigenerazione ossea (se necessaria): da 400 € a 1.500 € o più, a seconda dell’estensione del difetto.
- Nuovo impianto + corona definitiva: tipicamente da 1.200 € a 2.500 €.
Per un quadro su misura del tuo caso ti invito a richiedere un preventivo gratuito, che ti consegnerà un piano chiaro e dettagliato. Sono inoltre disponibili formule di implantologia a costi accessibili per chi ha esigenze di pianificazione finanziaria.
Come prevenire la rimozione di un impianto dentale
La verità, dopo tre decenni di pratica clinica, è che la maggior parte dei fallimenti tardivi è prevenibile. I tre pilastri sono:
- Igiene orale quotidiana: spazzolino a setole morbide, filo interdentale o scovolino per impianti, idropulsore, controlli professionali ogni 6 mesi (ogni 3 se hai una storia di parodontite).
- Stile di vita: smettere di fumare è il singolo fattore protettivo più potente; controllare il diabete; usare un bite notturno se sei bruxista.
- Controlli periodici: visite di follow-up annuali con sondaggio perimplantare e radiografie di controllo permettono di intercettare la perimplantite quando è ancora reversibile.
Per approfondire il tema della longevità degli impianti, ti consiglio la nostra guida sulla percentuale di successo degli impianti dentali.
Quando rivolgersi al dentista
Se stai leggendo questo articolo perché hai un dubbio concreto su un tuo impianto, il consiglio più importante che posso darti è semplice: non aspettare. La perimplantite, soprattutto nelle prime fasi, è una patologia reversibile. La frattura di un componente, intercettata prima di quella dell’impianto, si gestisce sostituendo solo la parte danneggiata. La mobilità iniziale, quando l’osso non si è ancora riassorbito completamente, può talvolta essere stabilizzata.
Il fattore tempo, in implantologia, fa una differenza enorme.
Se ti riconosci in qualcuno dei sintomi che abbiamo descritto, o semplicemente vuoi una seconda opinione qualificata sul tuo caso, alla Clinica Ireos Dental di Firenze il Dott. Genzano e il team di specialisti sono a tua disposizione. Puoi contattarci per fissare una visita o richiedere un preventivo gratuito senza impegno.
Il tuo sorriso merita di essere ascoltato in tempo.
Fonti e bibliografia scientifica
Le affermazioni cliniche e le statistiche riportate in questo articolo si basano su revisioni sistematiche e meta-analisi peer-reviewed pubblicate su riviste scientifiche internazionali. Di seguito le fonti consultate:
- Howe MS, Keys W, Richards D. Long-term (10-year) dental implant survival: A systematic review and sensitivity meta-analysis. Journal of Dentistry. 2019;84:9-21. DOI: 10.1016/j.jdent.2019.03.008 — PubMed: PMID 30904559
- Diaz P, Gonzalo E, Villagra LJG, Miegimolle B, Suarez MJ. What is the prevalence of peri-implantitis? A systematic review and meta-analysis. BMC Oral Health. 2022;22:449. DOI: 10.1186/s12903-022-02493-8 — Full text: BMC Oral Health
- Szmukler-Moncler S, Salama H, Reingewirtz Y, Dubruille JH. Timing of loading and effect of micromotion on bone-dental implant interface: review of experimental literature. Journal of Biomedical Materials Research. 1998;43(2):192-203. DOI: 10.1002/(SICI)1097-4636(199822)43:2<192::AID-JBM14>3.0.CO;2-K — PubMed: PMID 9619438
- Pommer B, Bucur L, Zauza K, Tepper G, Mailath G, Watzek G. Meta-analysis of oral implant fracture incidence and related determinants. Journal of Oral Implants. 2014;2014:263925. DOI: 10.1155/2014/263925 — Full text: Wiley Online Library
- Chen J, Cai M, Yang J, Aljofi FE, Liu Y, Wang Y, Cui J, Yu S. Smoking in relation to early dental implant failure: A systematic review and meta-analysis. Journal of Dentistry. 2024;152:105395. DOI: 10.1016/j.jdent.2024.105395 — PubMed: PMID 39393606
- Serroni M, Borgnakke WS, Romano L, Balice G, Paolantonio M, Saleh MHA, Ravidà A. History of periodontitis as a risk factor for implant failure and incidence of peri-implantitis: A systematic review, meta-analysis, and trial sequential analysis of prospective cohort studies. Clinical Implant Dentistry and Related Research. 2024;26(3):482-508. DOI: 10.1111/cid.13330 — Full text: Wiley Online Library

Medico Chirurgo e Odontoiatra si è laureato all’università di Firenze. Iscritto all’ordine dei medici di Firenze con iscrizione nr. FI-167 si occupa nella pratica clinica di implantologia e ortodonzia digitale.